痛風とは何ですか?痛風に良いものは何ですか?
痛風は、王の病気または金持ちの病気としても知られ、スルタンの死につながった重度のリウマチ性疾患です。痛風は痛風病とも呼ばれますが、リウマチ性疾患のカテゴリーに属しますが、代謝性疾患と考えることができます。この病気は男性に多く見られ、人の仕事や社会生活に悪影響を与える可能性があります。
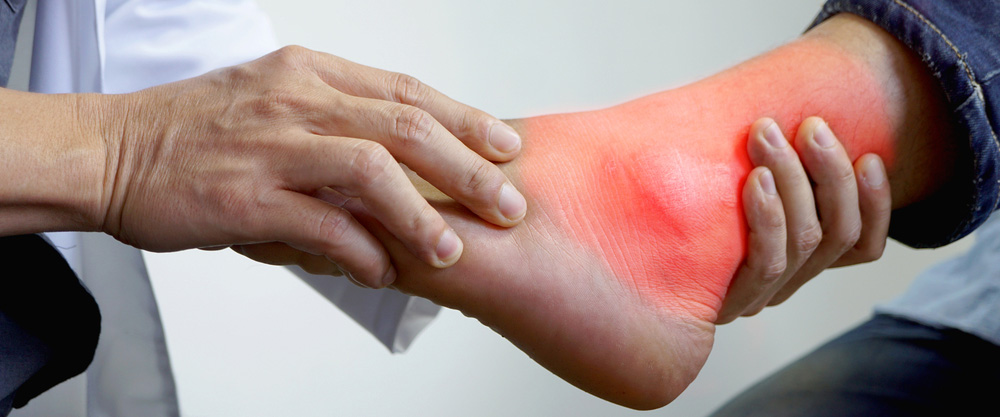
痛風は、尿酸の蓄積を特徴とするさまざまな状態を指すのに使用される用語です。この蓄積は通常、人の足に発生します。痛風の患者は足の関節に浮腫や痛みを感じることがあります。足の親指は、この疾患の影響を最も受けやすい関節の 1 つです。痛風の発作は突然の鋭い痛みを引き起こし、足が焼けつくように感じることがあります。痛風の症状は一時的ですが、症状を制御するさまざまな方法があります。
痛風とは何ですか?
慢性(長期)かつ一般的な関節炎症である痛風は、組織内に尿酸一ナトリウムと呼ばれる一水和物の結晶が蓄積することを特徴とする疾患です。痛風の歴史は古く、詳細な研究が行われ、制御可能なリウマチ疾患です。
通常の状態では、体内の老廃物、特にタンパク質老廃物は尿酸に変換されて体外に除去されます。尿酸の排泄に問題が生じたり、これらの物質が過剰に生成されたりすると、血液や体内に蓄積する可能性があります。血流中の尿酸の量が正常を超えると、高尿酸血症と呼ばれます。この状態は時間の経過とともに痛風に進行し、非常に痛みを伴う関節の炎症を引き起こす可能性があります。
高尿酸血症では、尿や血液も酸性度が高くなります。一部の肉、ビールなどのアルコール飲料、ゼラニウム、乾燥豆類は尿酸値が高い食品に含まれます。食事以外に、遺伝的要因、過体重または肥満、ストレスなども血中の尿酸値の上昇に関連する要因です。
血液中に過剰に存在する尿酸は組織の隙間から漏れ出し、関節や周囲の構造に蓄積します。関節内の蓄積はこれらの領域に炎症を引き起こし、関節内の体液の増加、動きの制限、痛みを引き起こす可能性があります。特に足の親指と膝関節に影響を及ぼすこの障害は痛風と呼ばれます。場合によっては、尿酸が腎臓に蓄積することもあります。腎臓結石が形成される可能性があるため注意が必要です。
痛風の病気の段階は何ですか?
痛風疾患は、急性発作、間欠期、慢性痛風、痛風結節の 4 つの段階で進行します。
急性発作:関節内で突然始まり、5 ~ 10 日間続く病気の段階です。関節に短期間の腫れと痛みが観察されます。
- 臨界期:これは、患者の訴えが完全に消える段階です。ただし、この段階の直後に重篤な攻撃が再び発生する可能性があります。
- 慢性痛風:発作の間隔が徐々に短くなり、治療を行わないと、1つまたは複数の関節に永続的な腫れ、痛み、動きの制限が発生する可能性があります。
- 痛風結節:病気が進行すると、尿酸が関節や周囲の組織に過剰に蓄積し、痛風結節と呼ばれる腫れが形成されます。結核は特に足の親指、中足骨、指の上部、肘の近くに発生します。
痛風の病気の症状は何ですか?
朝になると体内に酸イオンが蓄積するため、関節に腫れが生じ、激しい痛みが生じます。実際、痛みが非常に強いため、患者は眠りから目覚めます。痛風は腎臓に尿酸が蓄積することで起こる病気で、血尿や結石などの症状に加え、腹痛や腰痛などの症状が出ることがあります。痛みは慢性化し、関節内に蓄積した尿酸により関節が継続的に腫れ、変形を引き起こす可能性があります。
痛風は一般に関節の炎症(関節炎)であると考えられています。発作の始まりは突然で痛みを伴います。影響を受けた関節領域には、灼熱感、硬直、腫れなどのさまざまな症状が発生することがあります。痛風の症状は人によって異なります。人によっては無症状の経過をたどることもあります。これらの人々は血中の尿酸値が上昇していることが判明していますが、痛風についての苦情はありません。発作時に起こる症状を急性痛風症状といいます。痛風発作の主な症状は、痛み、発赤、浮腫です。特に夜間に始まる発作の後は、症状のために眠りから目が覚める場合があります。患部へのごく軽微な接触でも、耐え難い苦情を引き起こす可能性があります。同時に、影響を受けた関節の動きにも制限が生じます。
急性痛風発作で発生する愁訴は、通常、単一の関節で発生します。足の親指は最も影響を受けやすい関節領域です。症状が続く期間は通常 12 ~ 24 時間ですが、症状が 10 日間続く重度の痛風のケースもあります。患者は急性痛風発作の間、何の訴えもなく生活を続けます。
急性痛風の発作を繰り返すと、関節に永久的な損傷を与える可能性があります。関節痛に加えて、炎症、発赤、浮腫、可動性障害などの症状は時間の経過とともに改善しますが、患部の皮膚の剥離やかゆみなどの症状が発生する場合もあります。この病気は、足の親指以外の体の他の関節にも影響を与える可能性があり、手首の関節、指、肘、かかと、足の上部なども痛風の影響を受ける可能性があります。
痛風発作が通常よりも頻繁に発生する場合、これは慢性痛風疾患と呼ばれます。慢性的な痛風発作は、適切に治療しないと深刻な健康上の問題を引き起こす可能性があるため、注意が必要です。慢性痛風の患者では、痛みが持続する場合があり、この場合、睡眠の質が悪影響を受けます。不眠症の結果、疲労、ストレスの増加、気分の変化などの問題が発生することがあります。睡眠の質とは別に、歩行、家事、その他の日常のさまざまな活動にも悪影響が及ぶ可能性があります。
結核は、皮膚の下に尿酸の結晶が蓄積することを特徴とする慢性痛風の症状です。手、足、手首、耳に発生する可能性のあるトーフスは、硬い皮下の腫れとして現れ、痛みはありませんが、発作中に炎症を起こして浮腫になります。トファスが成長し続けると、周囲の皮膚や関節組織に損傷を与える可能性があります。症状が進行すると関節の変形を引き起こす可能性があるため、適切な治療を受けることが非常に重要です。
血液中に多量に含まれる尿酸は、腎臓だけでなく肺にも蓄積することがあります。この非常にまれな症状とは別に、慢性痛風患者では白内障やドライアイ症候群などのさまざまな健康上の問題が発生する可能性があるため、注意することをお勧めします。
痛風の原因は何ですか?
痛風の最も重要な原因は、体内の尿酸の過剰産生、または生成された尿酸が腎臓から排泄できないことです。不健康な食習慣、過剰な飲酒、突然の重篤な病気、さまざまな薬物治療、関節の外傷、外科手術、腎臓病などは、血中の尿酸量の増加を引き起こす可能性があります。年齢が上がると痛風の発症リスクも高まる可能性があります。痛風は、家族内で発症する人もいる病気です。数十の異なる遺伝子、特に SLC2A9 遺伝子と ABCG2 遺伝子が痛風の素因となる可能性があります。痛風に関連する遺伝子は尿酸代謝に関連しています。
遺伝的要因が痛風の形成に影響を及ぼしている可能性が認められており、家族性要因に加えて、いくつかの疾患も痛風を促進する影響を及ぼしている可能性があります。肥満、糖尿病、心臓病、高血圧、高コレステロールは、患者の痛風のリスクが高くなる病気です。
一部の疾患の経過中に、体内の尿酸生成の増加が発生する場合があります。この状態は異常な酵素活性に関連しており、通常、リンパ腫、白血病、溶血性貧血、乾癬などの状態で発生します。がん患者の治療に使用される化学療法や放射線療法後の副作用として、尿酸産生の増加が発生することがあります。
痛風病はどのように診断されますか?
関節液(関節腔内の液体)分析における尿酸一ナトリウム結晶の検出は、痛風の最も標準的な診断方法です。この検査では、医師が細い針を使って患部の関節領域から体液サンプルを採取します。痛風の急性発赤時には、滑液が黄色く濁ります。結晶や白血球も含まれるこの液体を顕微鏡で検査すると、微生物の要因によって引き起こされる関節の炎症と区別されます。
痛風の診断アプローチには、さまざまな臨床検査も使用できます。白血球数、赤血球沈降速度(ESR)、c反応性タンパク質(CRP)などの生化学マーカーは急性痛風に役立ちますが、これらがこの病気に特異的なものではないことを忘れてはなりません。血液検査による尿酸値の測定は非常に重要な検査ですが、場合によっては検査を誤ることもあります。血中尿酸値が高くても痛風の症状がない人もいる一方、血中尿酸値が低くても痛風の症状が出る人もいることに留意する必要があります。これらの理由から、血中尿酸値の測定だけでは痛風の診断には十分とは言えませんが、一部の患者では痛風の経過を調べるために使用できます。
生化学検査に加えて、痛風の診断にはさまざまな画像検査を使用できます。日常的には行われませんが、超音波検査は軟骨領域に蓄積した結晶を検出できます。 X 線 X 線写真は、痛風を他の関節疾患と区別するのに役立つ放射線診断ツールの 1 つです。
痛風の病気はどのように治療されますか?
痛風では、急性発作中と発作の間の期間に別々の治療法が適用されます。痛みが強い急性期には抗炎症薬が使用されますが、薬物療法では病気の経過に応じて医師が使用する薬を変更することがあります。非ステロイド性抗炎症薬、コルヒチン、コルチコステロイドなどは、人の状態に応じて痛風の治療に使用できます。有効成分コルヒチンを含む薬は、痛風による痛みの抑制に効果があると考えられている抗炎症薬です。
患者によっては、痛風の再燃が非常に重篤で慢性的な経過をたどる場合があります。これらの人々に発生する可能性のある腎臓結石、結石、その他の痛風関連合併症を予防するために、体内の尿酸生成を減らすか、尿中の尿酸排泄を増加させる薬が使用されることがあります。これらの薬の使用は、発熱、皮膚の発疹、肝臓の炎症、腎臓の問題などの副作用を引き起こす可能性があるため、医師の監督の下で行うことが非常に重要です。
身体活動は発作の重症度を高める可能性があるため、患者は急性期には休むことが推奨されます。食事療法は、痛風において薬物療法と同じくらい重要な役割を果たします。痛風の治療では、患者は栄養士が用意した特別な食事に従い、水を十分に摂取し、軽い運動プログラムで生活の質を向上させることが推奨されます。
痛風の食事療法
痛風に適した個別の栄養プログラムを準備することは、増悪の数を減らすために実行できる最も重要な手順の 1 つです。この食事療法は、血中尿酸値を正常限度まで下げることを目的としています。
アルコール摂取、特にビールの摂取を制限または完全に断つことは、痛風の症状を改善する上で重要なライフスタイルの変化です。さらに、水分摂取量を増やす、低脂肪の乳製品を選択する、内臓肉やプリン含有量の多い脂肪の多い小魚の摂取を避ける、タンパク源として豆類を選択する、炭水化物の摂取のために全粒小麦製品や新鮮な野菜や果物を摂取する、などが含まれます。ダイエット計画にも応用できます。
食事中のプリン含有量が低い食品とは、100 グラムあたりのプリン含有量が 100 ミリグラム未満の食品と定義されます。すべての果物は痛風に問題を引き起こさない食品の一つです。チェリーフルーツは、尿酸値と炎症レベルに寄与するため、痛風の発作を防ぐ体の正常な機能をサポートします。痛風患者が摂取できる食品には、ジャガイモ、エンドウ豆、キノコ、ナス、緑黄色野菜を含むすべての野菜製品があります。果物や野菜、卵、乳製品、ナッツ、コーヒー、紅茶、緑茶に加えて、スパイスや植物油も痛風患者の栄養計画に含めることができる食品です。
体重を減らす
過剰な体重は痛風発作の危険因子となる可能性があります。インスリン抵抗性は、特に太りすぎの人に発生し、血中尿酸値の上昇に関連していると考えられています。体重を減らすと、インスリンホルモンに対する抵抗性がなくなり、尿酸値の低下にもつながります。
痛風患者が体重を減らす際に注意すべきことは、体重の減少のスピードです。非常に低カロリーの食事で急激に体重を減らすと、痛風発作を発症するリスクが高まる可能性があるため、注意が必要です。
運動する
定期的な運動も痛風の発作を予防するために行うことができ、尿酸値の低下に役立ちます。
適切な水分摂取量
毎日適切な水分摂取を確保することで、痛風発作を発症するリスクを軽減できる可能性があります。水分摂取により、腎臓から血流中の余分な尿酸が排泄されやすくなり、尿とともに除去されます。水分摂取は、特に定期的に運動をする人にとって、発汗によって体液の一部が失われるため、無視すべき問題ではありません。
アルコール摂取を制限する
アルコールは痛風の誘因であることが知られています。このような状況になるのは、身体がアルコール摂取によって余分な尿酸を体外に除去するよりも、アルコールの排泄を優先するためです。そのため、飲酒後に多量に残る尿酸が蓄積し、結晶化しやすくなります。
食事、運動、その他のライフスタイルの変更は、高尿酸によって引き起こされる痛風やその他の健康状態の治療に非常に効果的です。人によっては、ライフスタイルの変更に加えて、治療が必要になる場合があります。医師が処方した薬を厳守することは治療の重要な部分です。
関節炎の一種である痛風の症状がご自身や周囲の方に現れた場合は、医療機関に連絡し、専門の医師から適切な治療や生活習慣の改善についてアドバイスを受けることをお勧めします。
皆様の健康な日々をお祈りしております。